在临床影像诊断工作中,急性胰腺炎作为常见急腹症,典型病例凭借剧烈腹痛、血淀粉酶和血脂肪酶显著升高及胰腺弥漫肿大、胰腺周围渗出等典型表现,不难做出诊断。
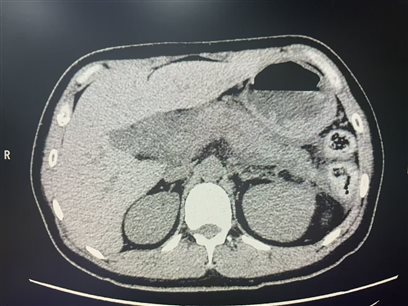
近期接诊的一例非典型性胰腺炎患者,让我对这类隐匿性疾病的诊断有了更为深刻的思考,也深刻意识到精准把握其影像表现的重要性。
病例资料:
患者男性,37岁,上腹部隐痛不适3天,无明显暴饮暴食、酗酒史,全程无急性胰腺炎典型的剧烈上腹痛、腰背部放射痛,也无恶心呕吐、高热等症状,仅表现为轻微腹部胀痛,初期被外院诊断为胃肠功能紊乱。来我院就诊后完善实验室检查:血淀粉酶、脂肪酶指标均处于正常范围,血常规白细胞及C反应蛋白不高。随即为患者行多层螺旋CT平扫,其CT表现为:胰腺大小形态尚可,密度均匀,仅表现为胰腺尾部周围脂肪间隙略模糊,胰腺周围无明显淋巴结肿大等。凭着职业嗅觉和CT特点,我们还是高度怀疑胰腺炎,建议短期复查,24小时后,生化检查尿淀粉酶升高,复查CT胰腺体积略增大,周围见索条状低密度影,结合前片,最终确诊为急性隐匿性胰腺炎,临床给予及时准确的治疗后,患者症状消失,复查CT胰腺大小恢复正常,周围渗出已吸收。
这一病例充分体现出,非典型性胰腺炎因临床症状隐匿、实验室指标缺乏特异性,影像表现不典型,极易出现漏诊、误诊,也让我们有必要系统梳理非典型性胰腺炎的相关知识与核心CT表现。
常见非典型性胰腺炎CT表现
一、自身免疫性胰腺炎(AIP)
为IgG4介导的慢性炎症,多见于中老年男性,极易误诊为胰腺癌,分弥漫型与局灶型。CT下弥漫型胰腺呈腊肠样弥漫肿大,羽毛状结构消失,实质密度减低,边缘相对清晰,增强扫描呈相对低强化,胰腺周围见低密度包膜样“鞘征”;局灶型多表现为胰头局限性肿大,无明显坏死。
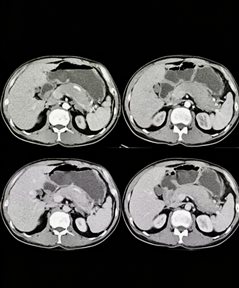
二、局限性急性胰腺炎
炎症仅累及胰头、体或尾部,无全胰受累。CT表现为病变部位胰腺局限性肿大、密度减低,边界模糊,邻近胰腺周围少量渗出,其余胰腺段形态正常,增强扫描均匀强化,无坏死。易误诊为胰头癌。其中发生于胰头、胰颈部的胰腺炎也叫沟槽型胰腺炎,炎症局限于胰头与十二指肠降部间沟槽区,好发于长期酗酒男性。CT可见沟槽区新月形低密度影,边界不清,增强延迟强化,邻近十二指肠壁局限性增厚、管腔狭窄,胆总管下段渐进性狭窄,可出现“双管征”,但无恶性截断表现,胰腺周围无广泛性渗出,部分伴胰头钙化、萎缩。
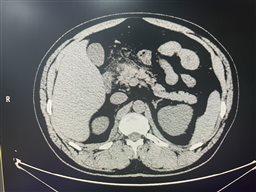
三、轻症隐匿性急性胰腺炎
临床症状极轻微,无剧烈腹痛,血淀粉酶轻度升高或正常,易漏诊。CT与MRI仅见胰腺形态基本正常或轻度局限性肿大,胰腺周围脂肪间隙轻微模糊、少许条索状渗出,无胰腺坏死、积液及假性囊肿,超声多无明显异常,易被误诊为胃肠功能紊乱。
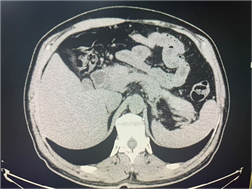
鉴别诊断与诊断要点
1.胰腺恶性肿瘤:胰腺癌多为乏血供肿块,增强扫描低强化,胰胆管呈截断样扩张,伴淋巴结转移或远处侵犯;非典型胰腺炎肿块边界较清晰,呈延迟强化,胰胆管为渐进性狭窄,无恶性征象,结合血清IgG4、肿瘤标志物及穿刺活检可明确区分。
2.炎性肿块:炎性肿物易误诊为肿瘤,或漏诊隐匿性病例,需联合多模态影像学检查,结合病史、实验室指标综合判断,疑难病例辅以超声内镜穿刺活检,避免单一检查误诊。
综上,非典型性胰腺炎临床表现隐匿、影像表现特殊,临床与影像科医生需加强对该病的认知,精准识别各类亚型的影像特点,结合多维度检查结果,实现早诊断、早治疗,减少漏诊误诊,改善患者预后。
(撰稿:杨艳霞 审核:刘玉卿)


